TÉCNICAS DE DESOBSTRUÇÃO DAS VIAS AÉREAS NA UNIDADE DE TERAPIA INTENSIVA NEONATAL REVISÃO BIBLIOGRÁFICA
Por TRICIA MARCELA CRUZ SILVA GUERRA | 13/06/2024 | SaúdeTÉCNICAS DE DESOBSTRUÇÃO DAS VIAS AÉREAS NA UNIDADE DE TERAPIA INTENSIVA NEONATAL: REVISÃO BIBLIOGRÁFICA
REGISTRO DOI: 10.69849/revistaft/cs10202411222323
Ana Dos Santos Castelhano
Tricia Marcela Cruz Da Silva
Orientadora: Profª MSc. Maristela Prado e Silva
Resumo
A Fisioterapia Respiratória dentro das Unidades de Terapia Intensiva tem se mostrado uma grande aliada na diminuição da morbimortalidade dos pacientes submetidos a essa terapia. Esta revisão tem como objetivos mostrar a importância das técnicas de desobstrução das vias aéreas realizada por fisioterapeuta, bem como suas indicações e precauções em pacientes recém-nascidos internados nessas unidades e em contrapartida descrever os procedimentos da fisioterapia respiratória empregados na rotina hospitalar com esses pacientes neonatos. Essa descrição foi embasada em artigos científicos e livros, os quais revelaram uma diversidade de pesquisas sobre as intervenções desses profissionais dentro das UTIs neonatal.
Palavras chaves: Fisioterapia Respiratória/ Acúmulo de secreções/ Neonatos.
ABSTRACT
Respiratory with in intensive care units physiotherapy has been shown to be a great ally in reducing the morbidity and mortality of patients under this therapy. This review aims to show the importance of the techniques of airway clearance done by a physiotherapist as their indication and precautions for hospitalized newborns and patients in these units on hand to describe the procedures used in hospital physiotherapy routine with these neonates. This description was based on scientific articles and books, which revealed a diversity of research on interventions such professionals in neonatal ICUs.
Key words: Respiratory Therapy /Congestion of liquids/ Neonates.
1. INTRODUÇÃO
O tratamento fisioterapêutico é recente dentro das unidades de terapia intensiva neonatal, porém é uma área que se encontra em pleno crescimento. De acordo com a portaria do ministério da saúde 3.432 de 12/08/1998, as unidades de terapia intensiva devem contar com a assistência do fisioterapeuta em período integral, tendo em vista que a presença desses profissionais nesse ambiente hospitalar diminui as complicações e o período de hospitalização, reduzindo assim os custos hospitalares com esses pacientes.
Em fevereiro do ano de 2010, a Agência Nacional de Vigilância Sanitária anunciou que fica proibida a contratação de fisioterapeutas para atuar dentro da UTI neonatal sem a devida especialização em Neonatologia e Pediatria. Essa evolução na formação acadêmica dos profissionais fisioterapeutas, contribuiu para dar maior segurança aos pacientes internados nas Unidades de Terapia Intensiva Pediátrica e Neonatal (JOHNSTON et al, 2012).
Ainda que haja tantos avanços tecnológicos, de acordo com Nicolau e Lahóz (2007), as afecções respiratórias ainda são as maiores causas de internação na UTI Neonatal, muitas vezes devido à imaturidade pulmonar. Dentre as várias áreas de atuação da fisioterapia, a mais utilizada dentro das Unidades de Terapia Intensiva está na prevenção e tratamento das doenças respiratórias.
A intervenção do fisioterapeuta em neonatos está indicada quando há secreção nas vias aéreas, nos casos que apresentam uma condição desfavorável a gasometria ou ao exame radiológico, possíveis dificuldades com a depuração ciliar, com a ventilação mecânica ou alguma outra alteração na mecânica respiratória (LEWIS, HERDENSON-SMART, 1992; GARCIA, NICOLAU, 1996; MACCARI, ABREU, MIYOSHI, 2001).
A princípio, fisioterapia respiratória era sinônimo apenas de uma manobra: a tapotagem. A partir do desenvolvimento de outras manobras fisioterápicas, as diferentes alternativas para a higiene brônquica foram incrementadas com a drenagem postural, vibração, compressões e muitas outras que podem tanto ser utilizadas individualmente quanto associadas. Ressalta-se que essas manobras utilizadas em neonatos não se diferem das utilizadas em pacientes adultos (NICOLAU e LAHÓZ, 2007).
Assim, justifica-se a realização desta Revisão Bibliográfica sobre a importância das técnicas de fisioterapia respiratória na higiene brônquica, suas indicações e precauções nos pacientes neonatos em Unidade de Terapia Intensiva Neonatal.
A COLETA DE DADOS
A seleção dos artigos utilizados nesta pesquisa foi realizada no período de Julho a Agosto de 20013 na Biblioteca Virtual em Saúde (BVS) optando por selecionar somente os encontrados no Scientific Electronic Library Online (SciELO) e no banco de Literatura Latino-Americana em Ciências da Saúde (LILACS). Foram utilizados livros no intuito de enobrecer a pesquisa.
2. FATORES IMPORTANTES SOBRE A APLICAÇÃO DAS TÉCNICAS DE FISIOTERAPIA RESPIRATÓRIA EM NEONATOS
De acordo com a descrição de Tarantino (2008), Manobras ou Terapias de Higiene Brônquica é o conjunto de técnicas não invasivas que têm como função auxiliar na mobilização e eliminação das secreções pulmonares, promovendo a limpeza das vias aéreas respiratórias e a melhora da troca gasosa, prevenindo futuras complicações.
Para que se tenha uma total eficácia na utilização de manobras de higiene brônquica, é de suma importância que o profissional tenha um amplo conhecimento da anatomia e fisiologia respiratória, assim como dos mecanismos e agentes causadores de patologias pulmonares, para assim poder conduzir uma avaliação criteriosa das necessidades do paciente (TARANTINO, 2008).
Infelizmente, de acordo com Irwin e Tecklin (2013), a aplicação de técnicas de fisioterapia respiratória em pequenos lactentes é mais complexa do que parece ser. Existem alguns fatores que devem ser muito bem revisados antes de se optar pela escolha da técnica de Fisioterapia Respiratória mais apropriada para o recém nascido em questão. Dentre esses fatores, o primeiro envolve a necessidade, devendo o fisioterapeuta se perguntar sempre sobre a real necessidade da manobra, tendo em vista que neonatos doentes, especialmente os prematuros, não toleram bem o manuseio, mesmo aqueles da rotina de uma UTI. Pesquisadores constataram que muitos procedimentos (inserção intravenosa, mudança de posição, alimentação, trocas de fraldas, percussão torácica e aspiração) podem resultar em hipoxemia e aumento de consumo de oxigênio (IRWINM, TECKLIN, 2013). Devido a esses fatores, é de suma importância que os procedimentos de fisioterapia respiratória sejam realizados apenas quando claramente e devidamente indicados para um problema já existente ou quando for para prevenção de algum risco maior a esse neonato. Em contrapartida, existe um segundo fator complicador que envolve a seleção da combinação mais segura e apropriada de procedimentos de fisioterapia respiratória para os recém-nascidos, onde o programa de tratamento sempre deve ser elaborado individualmente para cada paciente. O terceiro fator complicador está relacionado ao tamanho do bebê. O lactente que pesa menos de 1.000g é extremamente pequeno, e técnicas manuais (percussão torácica e vibração) são, portanto, mais difíceis de realizar devido ao tamanho e a grande fragilidade do neonato, podendo dessa forma ser prejudicial nessa fase da vida (IRWINM , TECKLIN, 2013).
3. OBJETIVOS E INDICAÇÕES DA FISIOTERAPIA RESPIRATÓRIA NEONATAL
A fisioterapia respiratória é considerada um recurso de grande auxílio no tratamento, prevenção e cura de diversas patologias pulmonares e tem como objetivos principais otimizar a clearence mucociliar (onde movimentos ciliares impulsionam uma fina camada do muco para serem depuradas através das vias aéreas); prevenir a obstrução e o acúmulo de secreções brônquicas; melhorar a ventilação e a hematose (trocas gasosas), além da endurance muscular e respiratória; reduzir gastos energéticos durante a respiração; maior efetividade da tosse (SARMENTO, 2010; GARCIA, NICOLAU, 1996; WALLIS, PRASA, 1999; PARTMAN et al, 2000; SCHANS, 1999). Favorecendo assim, as trocas gasosas, além de manter ou melhorar a mobilidade da caixa torácica e da parede abdominal (KISNER, 1998; STOLLER, 2000; COSTA, 1999).
De acordo com Sarmento (2010), a manutenção da higiene brônquica é de fundamental importância, devido sua grande capacidade de evitar o colapso de vias aéreas terminais pelo muco, reduzindo com isso o trabalho respiratório e, consequentemente, o trabalho cardíaco.
Com relação às indicações da fisioterapia respiratória em recém nascidos pré termos (RNPT são neonatos prematuros nascidos antes de 37 semanas de idade gestacional), Paratz e Burns (1993) concluíram que o tratamento fisioterapêutico para RNPT enfermos tem indicação sob certas condições clínicas, como as síndromes aspirativas, a síndrome do desconforto respiratório, pneumonias, atelectasias, e na prevenção de complicações da ventilação mecânica (LEWIS et al, 1992; GARCIA et al, 1996; MACCARI et al, 2001).
A intervenção fisioterapêutica é indicada na presença de secreção na via aérea, e nos casos com evoluções desfavoráveis da gasometria arterial ou a radiologia, sinais indicativos de problemas com a depuração de muco através dos cílios, com a ventilação mecânica ou outra qualquer outra alteração da mecânica respiratória, e na maioria das vezes com as três condições (LEWIS et al, 1992; GARCIA et al, 1996; MACCARI et al, 2001).
Nicolau (2007) afirma que embora os objetivos da fisioterapia neonatal sejam semelhantes aos traçados para os adultos, a assistência fisioterapêutica em Neonatologia apresenta particularidades que estão relacionadas com as diferenças anatômicas e fisiológicas existentes nestes pacientes, que diferem das demais faixas etárias.
4. ALGUMAS CONSIDERAÇÕES SOBRE O APARELHO RESPIRATÓRIO DO RECÉM-NASCIDO
O sistema respiratório de um recém-nascido deve fazer a transição da existência intrauterina para a vida extrauterina e as primeiras respirações são responsáveis pela expansão dos alvéolos e pelo início das trocas gasosas, sua taxa respiratória inicial é rápida e primariamente abdominal, porém, devido a maturação pulmonar, ela se torna gradualmente mais lenta (PORTH et al, 2010).
Existem inúmeras variações anatômicas e fisiológicas entre neonatos, crianças e adultos. Essas diferenças aumentam a vulnerabilidade do lactente ao desconforto respiratório, obstrução das vias aéreas e insuficiência respiratória. Algumas alterações são protetoras e funcionais em um bebê saudável, porém podem contribuir para problemas em um lactente com alguma patologia (IRWIN et al, 2013).
De acordo com Sarmento (2010), os neonatos apresentam algumas características estruturais e funcionais que prejudicam a eliminação de secreções através das vias aéreas, tais como uma mecânica respiratória pouco eficiente na manutenção do volume pulmonar; respiração predominantemente nasal até o quarto ou sexto mês de vida; vias aéreas mais estreitas; menor número de alvéolos pulmonares; diminuição ou ausência de surfactante, responsável por manter a pressão intra-alveolar e impedir o seu colabamento; o diafragma dos bebês possui baixa resistência a fadiga, pois apresenta diminuição em suas fibras musculares e imaturidade do mecanismo da tosse.
De acordo com as informações de Irwin e Tecklin (2013), às diferenças anatômicas que afetam a função dos neonatos são as seguintes:
1. Laringe alta, permitindo assim que o RN respire e degluta ao mesmo tempo até por volta de três a quatro meses de vida (IRWIN et al, 2013). A posição mais elevada da laringe somada com a resistência relativamente baixa da passagem aérea nasal contribui para que os neonatos respirem somente pelo nariz. Havendo comprometimento das dimensões das vias aéreas nasais, haverá conseqüente um aumento do trabalho respiratório nos que respiram exclusivamente pelo nariz (IRWIN et al, 2013).
2. A traquéia é pequena e próxima dos brônquios. As estruturas ramificadas dos brônquios permitem que os agentes infecciosos sejam facilmente transmitidos através dos pulmões (PORTH, MATFIN, 2010).
3. Considera-se que o tecido linfático pode estar aumentado no lactente, podendo com isso contribuir para a obstrução das vias aéreas (IRWIN et al, 2013). 4. De acordo com Irwin e Tecklen, (2013), os recém nascidos a termo têm aproximadamente 1/20 da área de superfície alveolar de um adulto. A grande capacidade de aumentar a quantidade dos alvéolos é protetora. O diâmetro e o suporte estrutural das vias aéreas em lactentes e crianças é reduzido, e com isso aumentando as chances de obstrução e colapso das vias aéreas são grandes. 5. Os poros de Kohn e canais de Lambert (canais para ventilação colateral) dos pulmões de recém nascidos são encontrados em menor número (IRWIN et al, 2013). Pode-se associar a uma maior incidência de atelectasias em neonatos. 6. Porth e Matfin (2010), afirmam que o sistema respiratório dos recém-nascidos passam por um processo de maturação que inclui um aumento na quantidade de alvéolos pulmonares e crescimento das vias respiratórias e que os lactentes respiram pelo nariz até os 3 a 4 meses de idade e por isso, qualquer obstrução das vias aéreas superiores pode causar angústia respiratória.
Existem nesse grupo, algumas importantes diferenças fisiológicas que afetam a função cardiopulmonar, são elas:
1. Diminuição da complacência (distensibilidade pulmonar) dos neonatos. Vale ressaltar que em recém-nascidos normais a termo verificamos um aumento na complacência pulmonar na primeira semana de vida (IRWIN et al, 2013). Irwin e Tecklin (2013) relatam ainda que pouca complacência significa que serão necessárias grandes pressões de insuflação para que seja mantido o volume pulmonar, precisando assim haver mais trabalho para ventilar seus pulmões.
Diversos fatores, segundo Pocock (2006) contribuem para essa resistência pulmonar: durante as primeiras semanas de vida, o lactente tende a respirar principalmente pelo nariz; segundo, os bronquíolos são muito estreitos. Essas características favorecem o consumo elevado de energia na respiração do recém nascido.
2. De acordo com as informações de Pocock (2006), a frequência respiratória no recém-nascido é bastante alta e muito variável. Frequentemente, assemelha-se ao padrão fetal de movimentos respiratórios, com alguns episódios de respiração superficial, ou até mesmo, apnéia, intercalados com períodos de respiração normal. A posição em pronação para prematuros com apnéia, pode ser resultado de melhora da ventilação e da oxigenação pulmonar. (IRWIN et al, 2013).
3. Os recém-nascidos segundo IRWIN et al (2013), realizam uma compensação durante as dificuldades respiratórias aumentando a freqüência respiratória, ao invés de aumentar a profundidade da ventilação.
4. Os neonatos dormem até 20 horas por dia e passam cerca de 80% do sono em movimentos rápidos dos olhos (REM); há um grande aumento do trabalho respiratório durante o sono REM secundário a diminuição do tônus da musculatura postural (intercostal), fazendo com que a caixa torácica se mova para dentro durante a contração diafragmática (IRWIN et al, 2013).
5. O diafragma dos neonatos, segundo apresenta uma porcentagem reduzida de fibras musculares do tipo I (vermelhas de contração lenta, resistentes a fadiga e com alta capacidade de oxidação). A pequena quantidade dessas fibras no diafragma dos recém-nascidos aumenta a capacidade de fadiga da musculatura respiratória (IRWIN et al, 2013).
5. ACÚMULO DE SECREÇÕES NAS VIAS AÉREAS
O sistema respiratório possui mecanismos de defesa, responsáveis por barrar a entrada de organismos invasores, dentre eles os vírus e poeiras para dentro do sistema respiratório. Dentre os mecanismos de defesa inclui-se o muco brônquico, que é produzido pelas células caliciformes, glândulas submucosas e Células de Clara. Células Epiteliais Ciliadas que tem a função de transportar as secreções em direção à traqueia e a laringe, onde são deglutidas; os macrófagos (células fagocitárias) presentes nos alvéolos que neutralizam a ação dos agentes invasores; e um grande número de substâncias contidas no próprio muco: imunoglobulinas A e lactoferrina, dentre outras. Em condições patológicas como na Pneumonia, Bronquite, Bronquiolite viral, Síndrome da Membrana Hialina, o mecanismo de produção de muco pode apresentar-se alterado (Figuras 1 e 2), promovendo assim um acúmulo excessivo de secreção nos pulmões (Brônquios, bronquíolos e alvéolos) e nas vias respiratórias, alterando assim o seu transporte pelo sistema mucociliar. Neonatos graves internados em Unidades de Terapia Intensiva, são frequentemente submetidos à respiração artificial em ventiladores mecânicos, levando à excessiva produção de secreção devido à inibição da ação dos cílios (TARANTINO, 2008; SARMENTO, 2010).
Figura 1. Figura mostrando excesso de secreção em bronquíolo inflamado.
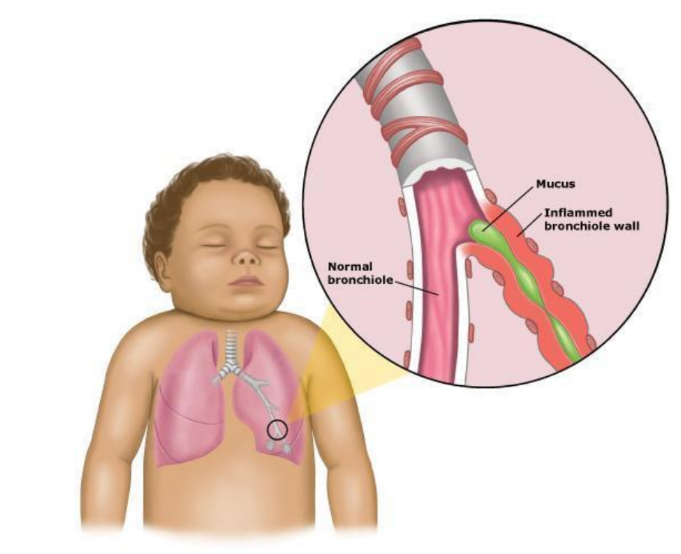
Fonte: http://prematuridade.com/saude-do-prematuro
Figura 2. Excesso de líquido no interior de um alvéolo – exemplificando a presença de fluido e pus dentro do espaço onde deveria conter apenas ar.
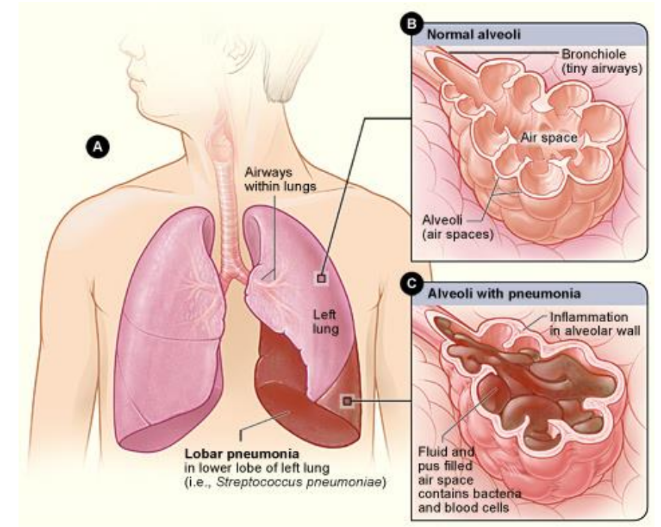
Fonte: http://en.wikipedia.org/wiki/Lobar_pneumonia
6. TÉCNICAS DE HIGIENE BRÔNQUICA UTILIZADAS EM UTI NEONATAL
A Drenagem Postural, para Sarmento (2010), é considerada um recurso terapêutico simples, com excelentes resultados e amplamente utilizada na fisioterapia respiratória neonatal, principalmente quando associada a outras técnicas convencionais de higiene brônquica. Trata-se de um processo da própria natureza, embasada nos princípios físicos onde a ação da gravidade age movimentando as secreções através do trato respiratório distal até o proximal, de onde segundo Tarantino (2008) essa secreção pode ser eliminada do organismo pela tosse ou através da aspiração mecânica. De acordo com Tarantino (2008), Para que se tenham bons resultados com a técnica de Drenagem postural, é necessário que o posicionamento do paciente seja feito de forma adequada, sempre levando em consideração o brônquio de drenagem da região comprometida, e realizar a manutenção de hidratação sistêmica.
A Vibração Torácica consiste na realização de movimentos oscilatórios, rápidos, rítmicos e de pequena amplitude, com intensidade suficiente para causar vibração a nível bronquial, exercidos sobre a parede do tórax, podendo ser feita de forma manual ou mecânica. Seu efeito positivo se dá devido à liquefação do muco quando submetido a uma agitação constante (ABREU et al, 2006; SELESTRIN et al 2007; ABREU b et al, 2007; ABREU c et al, 2003; ABREU d et al, 2003). Sarmento (2010), acrescenta que em neonatos, essa manobra deve ser realizada posicionando-se a os dedos sobre a região torácica, onde o cotovelo e o punho do terapeuta deverão permanecer imóveis; será realizada uma contração isométrica dos membros superiores, produzindo os movimentos vibratórios, durante a fase expiratória do neonato. A técnica mecânica é exercida através da utilização de aparelhos específicos que produzem movimentos oscilatórios constantes. A frequência ideal desejada para se ter benefícios com essa manobra situa-se entre 3 e 55 Hz.
A Compressão Torácica trata-se de uma técnica desobstrutiva que consiste na compressão feita na parede do tórax durante a fase da expiração, de forma relativamente brusca e tem como objetivo formar um fluxo turbulento devido a aceleração do fluxo expiratório intrapulmonar, causando assim a mobilização das secreções (CARVALHO, 2000; ABREU, 1998; ABREU b et al, 2006; SELESTRIN et al, 2007; ABREU c et al, 2007; ABREU LC d et al, 2003; OBERWALDNER, 2000). Durante a aplicação da técnica, é necessário que as mãos do fisioterapeuta estejam dispostas no sentido anatômico dos arcos costais, com os dedos colocados entre estes. A força de compressão deve ser distribuída igualmente entre a palma da mãe e os dedos (SARMENTO, 2010).
Percussão ou Tapotagem pode ser considerada como uma manobra mucocinética, pois atua promovendo a remoção das secreções acumuladas na árvore brônquica, mobilizando-as das regiões periféricas para as centrais, onde em neonatos será expelida através da aspiração das vias aéreas (ABREU et al, 2006; SELESTRIN et al, 2007; ABREU b et al, 2007; HILL, WEBBER, 2000; ABREU c, 1997; ABREU d, 2000; DOMINGUES, 1995). Para realizá-la em recém-nascidos, onde a estrutura do tórax não comporta a mão do terapeuta, a manobra poderá ser realizada utilizando os três dedos médios de uma das mãos, elevando-se o dedo do meio, deixando assim no formato de uma “casinha” (tetting) (SARMENTO, 2010).
Aspiração de Vias Aéreas é um procedimento utilizado com a finalidade de remoção das secreções em pacientes que utilizam via aérea artificial ou mesmo pacientes que apresentem hipersecreção, com deficiência no mecanismo de eliminação dessas secreções traqueobrônquicas, podendo ser feita pelos sistemas aberto ou fechado (COSTA, 1999; STOLLER, 2000; ABREU, 1998; ABREU b, 2006; SELESTRIN et al, 2007; ABREU c et al, 2007). No sistema de aspiração aberto, conecta-se uma sonda, de diâmetro adequado a via aérea do paciente, a uma fonte de vácuo, devendo ser introduzida na via aérea do paciente. O tempo para aspiração deve ser o mais breve possível. No sistema de aspiração fechado, consiste em um dispositivo, onde a sonda de aspiração permanece completamente protegida no interior de um saco plástico, que permanece acoplado ao ventilador (ABREU et al, 2006; ABREU b et al, 2007; ABREU c et al, 2003; ABREU c et al,2003).
Já o Aumento do Fluxo Expiratório (AFE), é uma técnica que tem a finalidade de promover a expulsão fisiológica das secreções pulmonar, tendo em vista que a higiene brônquica normal trata-se de uma explosão expiratória reflexa (tosse) (ABREU et al, 2006; ABREU et al, 2007; ABREU c, 2003;). O objetivo principal dessa manobra é gerar uma alta velocidade de fluxo de ar na fase da expiração, com a intenção de desprender as secreções aderidas na parede respiratória, onde o aumento do fluxo expiratório é alcançado através de um movimento toracoabdominal sincronizado. Em neonatos, de acordo com as informações de Sarmento (2010), a manobra assume a função da tosse quando ela se encontra ineficaz, seja devido à imaturidade do bebê, particularidades anatomofisiológicas, fadiga muscular ou mesmo nos casos de entubação orotraqueal ou traqueostomia, sua realização deve ser feita de forma leve e modulada, para provocar vibração sobre as paredes do tórax, porém sem apoio abdominal para que não prejudique o trânsito intestinal, devendo ser realizado com a polpa dos dedos.
O Bag Squeezing é indicado para os pacientes que apresentem o quadro de hipersecreção pulmonar e tampões mucosos e que estejam utilizando ventilação artificial, por meio do respirador mecânico invasivo (CARVALHO, 2000; COSTA, 1999). É uma manobra que necessita da utilização de uma bolsa de hiperinsuflação pulmonar (AMBU) e de outras duas técnicas: vibração e compressão. Segundo Sarmento (2010), dois fisioterapeutas poderão atuar em conjunto onde o primeiro administra um volume gasoso com a bolsa e o segundo sincronizará a manobra de vibrocompressão logo após a insuflação, promovendo com isso uma aceleração no fluxo expiratório e assim gerando um fluxo turbulento estimulando o mecanismo da tosse, facilitando o deslocamento das secreções.
A Drenagem Autógena Assistida (DAA) trata-se de uma técnica para remoção das secreções brônquicas por meio de respirações em diferentes volumes, caracteriza-se por lentas expirações ativas, e assim proporcionando o máximo de fluxo dentro das vias aéreas, deslocando e mobilizando as secreções das vias aéreas periféricas para as vias centrais, a fim de serem eliminadas (HADDAD et al, 2006).
A Manobra de Desobstrução Rinofaríngea Retrógrada é um recurso utilizado para desobstrução rinofaringea, onde realiza-se uma manobra de inspiração rápida e forçada para que se obtenha um reflexo inspiratório (POSTINAUX, 2004; POSTINAUX b, 2000).
Glossopulsão Retrógrada caracteriza-se por ser uma técnica utilizada em pacientes pediátricos que tem como finalidade a condução das secreções expulsas através da tosse, que ficam contidas no fundo da cavidade bucal (POSTINAUX, 2004; POSTINAUX b, 2000).
7. TÉCNICAS DE HIGIENE BRÔNQUICA QUE APRESENTAM CONTRA INDICAÇÕES OU RESTRIÇÕES
Alguns autores contra-indicam qualquer manobra de higiene brônquica para recém nascidos pré termo com peso de nascimento menor que 1.500g nos primeiros 3 dias de vida, devido à maior instabilidade torácica e maior possibilidade de ocorrer hemorragia intracraniana (NICOLAU et al; 2007 SANCHES, 1996). Coppo (1996) e Juliani et al. (2004) questionam a eficácia do método Tapotagem para higienização brônquica em RN. Isso porque nessa idade, o tórax é muito maleável, apresenta dimensões reduzidas e, sendo assim, o efeito mecânico dessa manobra é consideravelmente menor do que em outras faixas etárias. Nesse caso, seria necessário aplicar uma energia mais intensa do que a aplicada em adultos para que só assim possa ocorrer o desprendimento das secreções brônquicas, o que ofereceria o risco de causar dor podendo até chegar, em alguns casos, a fratura de costelas.
Os autores Nicolau, Lahóz (2007) e Argent, Morrow (2004), ressaltam ainda sobre a importância da monitoração cardiológica do paciente durante a realização da manobra Tapotagem, levando em consideração que pode ocorrer arritmia cardíaca e/ou instabilidade hemodinâmica durante a realização da higiene brônquica com essa manobra.
Para a execução da Tapotagem, Sarmento (2010) acrescenta sobre a necessidade do bebê se encontrar clinicamente estável, pois esse procedimento tende a significar um estresse desnecessário nos neonatos em situações de imaturidade extrema, hipoxemia crítica, hipertensão e hemorragia intracraniana recente. Portanto, fica contraindicada a realização dessa manobra na presença de enfisema intersticial extenso, hemorragia pulmonar e pneumotórax não drenado.
Não é recomenda-se a utilização da Tapotagem em recém-nascidos imediatamente após a extubação, tendo em vista que se for utilizada como rotina com tempo de aplicação de 1 a 2 minutos (em recém-nascidos com 28 a 37 semanas de idade gestacional) pode ocasionar o colapso de pequenas vias aéreas (BAGLEY, GRAY, TUDEHOP, FLENADY, SHEARMAN, LAMONT, 2005 apud JOHNSTON, 2012).
O posicionamento na postura de Trendelemburg para drenagem de secreções respiratórias é contra-indicada em recém-nascidos, crianças com instabilidade hemodinâmica, e/ou com aumento da pressão intracraniana (PIC). Tendo em vista que essa postura favorece o aumento da PIC, e o refluxo gastroesofágico (que pode estar presente ao permanecer nesse posicionamento) eleva o risco de broncoaspiração e pneumonia aspirativa (ARGENT et al, 2004; MARTIN et al, 2000).
Sarmento (2010) acrescenta que especialmente nos prematuros, a posição de Trendelemburg é contra-indicada, tendo em vista que o controle do fluxo sanguíneo cerebral destes é limitado e que, essa posição desencadeia variações no fluxo sanguíneo sistêmico e cerebral, permanecendo predisposta a ocorrência de lesões isquêmicas como a Leucomalácea periventricular (lesão da substância branca) como de lesões hemorrágicas com hemorragias Peri ou intraventricular. Acrescenta ainda que é inadequada para casos de hidrocefalias não tratadas, pós operatórios de cirurgias intracranianas e oculares.
A Drenagem Postural em neonatos, segundo Sarmento (2010), apresenta restrições quanto à presença de drenos torácicos ou cateter umbilical, devendo ser adaptada para cada caso em específico. O decúbito ventral está contra-indicado nos pacientes que apresentam uma distensão abdominal grave, no pós operatório de cirurgias abdominais ou cardíacas e ainda em pacientes com defeito no fechamento da parede abdominal (onfalocele e gastrosquise), porém, a postura prona com relação a postura supina apresenta indicações pois tem a função de otimizar a mecânica ventilatória de neonatos com insuficiência respiratória.
Dentre as manobras de higiene brônquica, A Aspiração das Vias Aéreas está mais propícia a causar lesões nas vias respiratórias e na caixa torácica, inclusive no sistema nervoso central, podendo ocorrer espasmo laríngeo, bradicardia, retardo no início da respiração, atelectasias, aumento da pressão intracraniana (PIC) e infecção local (HUSSEY, 1992; MULLEY, 1998 apud HADDAD et al, 2006).
A Manobra de Zeep, de acordo com as informações de Azeredo (1993), é contra-indicada em pacientes hemodinâmicamente instáveis e com hipertensão intracraniana, assim como em recém nascidos, devido a necessidade de elevação da pressão positiva de um mínimo de 10 cm H2O e alguns instantes depois levar esta pressão a zero (Zeep) juntamente com a vibrocompressão sobre a parede do tórax (ABREU, 2007).
A dor, segundo Sarmento (2010), é uma manifestação vista com freqüência durante o emprego da Manobra de Compressão Torácica, dificultando e comprometendo os benefícios provenientes desse recurso, devendo o fisioterapeuta dosar seu esforço compressivo, sua técnica e se for necessário, solicitar uma analgesia adequada. Essa manobra está contra-indicada em pacientes com osteopenia da prematuridade, plaquetopenia, dentre outras.
A manobra de higiene brônquica de Aceleração de Fluxo Expiratório (AFE) é contraindicada em casos de instabilidade hemodinâmica, hipertensão intracraniana, hemorragia Peri e intraventricular grave, osteopenia da prematuridade e distúrbios hemorrágicos (SARMENTO, 2010).
O Bag Squeezing, para que seja feito de forma adequada, faz necessário o acoplamento de um manômetro na entrada da via aérea do paciente, com o objetivo de estabelecer limites apropriados de pressão durante a insuflação manual e ainda do uso do soro fisiológico com a intenção de fluidificar a secreção (AZEREDO, 1993; COSTA, 1999; KISNER, 1998). Essa manobra é contraindicada em casos de instabilidade hemodinâmica, hipertensão intracraniana, hemorragias Peri e intraventricular grave, osteopenia da prematuridade, distúrbios hemorrágicos e de refluxo gastroesofágico (SARMENTO, 2010).
CONCLUSÃO
A análise sistemática dos estudos realizados sobre a atuação dos profissionais fisioterapeutas em unidades de terapia intensiva neonatal apresenta eficácia comprovada e grande importância na desobstrução das vias aéreas. Evidenciou-se que essas manobras, atuam promovendo a depuração de secreções brônquicas, auxiliando sua posterior eliminação. No entanto, o período neonatal parece apresentar contra-indicações importantes quanto às manobras para higiene brônquica, principalmente em seus primeiros dias de vida. Todavia, há necessidade de estudos mais controlados, com amostras significativas a respeito de suas indicações e seus efeitos adversos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. TARANTINO, Affonso Berardinelli – Doenças Pulmonares. 6.ed. – Rio de Janeiro: Guanabara Koogan, 2008.
2. SARMENTO, George Jerre Vieira; – Fisioterapia Respiratória no Paciente Crítico: rotinas clínicas. 3 ed. Ver. E ampl. – Barueri, SP: Manole, 2010.
3. NICOLAU, Carla Marques; LAHÓS, Ana Lúcia; – Fisioterapia Respiratória em Terapia Intensiva Pediátrica e Neonatal: Uma revisão Baseada em Evidências. São Paulo, 29(3):2016-221, 2007.
4. IRWIN, Scot; TECKLIN, Jan Stephen. – Fisioterapia Cardiopulmonar. 3°ed. – Barueri, SP: Manole, 2013.
5. AZEREDO, CAC. – Fisioterapia respiratória moderna. São Paulo: Editora Manole; 1993.
6. KISNER, C. – Exercícios Terapêuticos. São Paulo: Editora Manole; 1998.
7. STOLLER, SW. – Fundamentos da Terapia Respiratória de Egan. São Paulo: Editora Manole; 2000.
8. COSTA, D. – Fisioterapia Respiratória Básica. São Paulo: Editora Atheneu; 1999.
9. PARATZ J, BURNS Y. – Intracranial Dynamics in Preterm Infants and Neonates: implications for physiotherapists. Aust J Physiother 1993;39:171-8.
10. LEWIS J A, LACEY H, Herderson-Smarth DJ. A review of chest physiotherapy in neonatal intensive care units in Australia. J Pediatr Child Healt 1992; 28:297- 300
11. GARCIA J M, NICOLAU C M. Assistência fisioterápica aos recém- nascidos do Berçário Anexo à Maternidade do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo. Rev Fisioter Univ São Paulo 1996;3:38- 46
12. MACCARI G M, ABREU C F, MIYOSHI M H. Papel da Fisioterapia Respiratória nas Doenças Respiratórias Neonatais. In: Alves Filho N, Trindade. Clínica de Perinatologia: Aparelho Respiratório em Neonatologia. Parte I. Rio de Janeiro: Medsi; 2001.p.145-67.
13. WALLIS C, PRASAD A. Who needs chest physiotherapy? Moving from anectod to evidence. Arch Dis Child 1999;80:393-7
14. PARTMAN S, JENKINS S, STILLER K. Manual hyperinsuflation: effects on respiratory parameters. Physiother Res int 2000;6:631-2
15. SCHANS C P, POSTMAN DS, KOETER GH, RUBIN BK. Physiotherapy and bronchial mucus transport. Eur Resp J 1999;13:1477-88.
16. SANCHEZ M C. Hemorragia periventricular-intraventricular: alterações do fluxo sanguíneo cerebral e sua relação com técnicas fisioterápicas. In Ferreira ACI, Troster EJ. Atualização em terapia intensiva pediátrica. Rio de Janeiro: interlivros; 1996. P.333-9.
17. COPPO M R C. Assistência fisioterápica respiratória: técnicas atuais versus técnicas convencionais. In: Ferreira ACI, Troster EJ. Atualização em terapia intensiva pediátrica. Rio de Janeiro: Interlivros; 1996.p.79-88
18. JULIANE R C T P, LAHOZ A L C, NICOLAU CM, PAULA L C S, CUNHA M T. Fisioterapia nas unidades de terapia intensiva pediátrica e neonatal. Programa Nacional de Educação continuada em Pediatria . PRONAP 2003/2004;70:9-24.
19. HAMMON WE, CONNORS AF, McCaffree R. Cardiac arrhyymias during postural drainage and chest percussion of critically ill patients. Chest 1992;102:1836-41.
20. ARGENT AC, MORROW BM. What does chest physiotherapy do to sick infants and children? Intensive care Med 2004;30:1014-6.
21. MARTIN K, Thomas H. Chest physiotherapy in mechanically ventilated children: a review. Crit Care Med 2000;28:1648-51.
22. BRASIL. Ministério da saúde. Agência Nacional de Vigilância Sanitária. Resolução –RDC n°7, de 24 de fevereiro de 2010. Dispões sobre os requisitos mínimos para funcionamento de Unidades de Terapia Intensiva e dá outras providências. Disponível em: http://brasilsus.com.br/legislacoes/rdc/102985-7.html
23. JOHNSTON C, ZANNETI NM, COMARU T, RIBEIRO SNS, ANDRADE LB, SANTOS SLL. I Recomendação Brasileira de Fisioterapia Respiratória em Unidade de Terapia Intensiva Pediátrica e Neonatal. Rev Bras Ter Intensiva. 2012; 24(2):119-129
24. ABREU, LC; PEREIRA, VX; VALENTINI, VE; PANZARIN, SA; MOURA, OFF. Uma visão da prática da fisioterapia respiratória: ausência de evidência não é evidência de ausência. Arq Med ABC 32(Supl.2)S76-8.
25. SELESTRIN CC, OLIVEIRA AG, FERREIRA C, SIQUEIORA AAF, ABREU LC, MURAD N. Avaliação dos parâmetros fisiológicos em recém nascidos pré-termo em ventilação mecânica após procedimentos de fisioterapia neonatal. Ver Brasileira Crescimento Desenvolv Hum 2007; 17(2):24-30.
26. ABREU LC, SOUZA AMB, OLIOVEIRA AG, SELESTRIN CC, GUERRA MSB, FERREIRA C, MURAD N, SIQUEIRA AAF. Incidência de hemorragia Peri intraventricular em recém nascidos pré-termo e a relação com o peso ao nascer. Ver Bras Crescimento Desenvol Hum 2007:17(2):24-30.
27. ABREU LC, GIANCIO CD, FALCÃO MC, OLIVEIRA AG, SALDIVA PHN. Procedimentos fisioterapêuticos na síndrome de aspiração meconial Ver Fisioterapia do UniFMU 2003;2:19-27
28. ABREU LC. Impacto da fisioterapia neonatal em recém-nascidos pré-termo com doença pulmonar das membranas hialinas em ventilação mecânica e pós resposição de surfactante exógeno. In: Tese de Doutorado – Universidade Federal de São Paulo – São Paulo, 2003.
29. HADDAD ER, COSTA LCD, NEGRINI F, SAMPAIO LMM. Abordagens fisioterapêuticas para remoção de secreções das vias aéreas em recém nascidos: relato de casos. São Paulo, 2006: 28(2):135-40.
30. HUSSEY J. Effects of chest physiotherapy for children in intensive care after surgery. Physiotherapy 1992;78:19-13.
31. MULLET MD, COOK EF, GALLAGHER R. Nosocomial sepsis in the neonatal intensive care unit. J Perionatol 1998;18:112-5.
32. CARVALHO CRR. Ventilação mecânica. Volume II. São Paulo: Editora Atheneu; 2000.
33. COSTA D. Fisioterapia respiratória básica. São Paulo: Editora Atheneu; 1999.
34. KISNER C. Exercícios terapêuticos. São Paulo: Editora Manole; 1998.
35. ABREU LC. Efeitos terapêuticos com hemorragia periventricular intraventricular. [Tese (Mestrado em Reabilitação)] UNIFESP/EPM, São Paulo, 1998.
36. ABREU LC, ANGHEBEN JMM, BRAZ PF, OLIVEIRA AG, FALCÃO MC, SALDIVA PHN. Effect of neonatal physiotherapy in the heart rate in preterm infant with respiratory distress syndrome after replacement of exogenous surfactant. Arq Med ABC 2006; 31(1):5-11.
37. OBERWALDNER B. Physiotherapy for airway clearence in pediatrics Eur Respir J 2000;15(1):196-204.
38. HILL SL, WEBBER B. Physiotherapy for airway clearance in pediatrics. Eu ropean Respiratory Journal 2000;15:196-204.
39. ABREU LC. Fisioterapia no periodo neonatal. Rev UniABC1997;33-7.
40. ABREU LC. Hemorragia periventricular-intraventricular do recém-nascido pré-termo como fator predisponente de paralisia cerebral. Ver UniABC 2000; 18- 31.
41. DOMINGUES SS. Fisioterapia respiratória em recém-nascidos de alto risco. In: Procedimentos técnicos de enfermagem em UTI neonatal. São Paulo: Atheneu; 1995.
42. HADDAD EL, COSTA LCD, NEGRINI F, SAMPAIO LMM. Abordagens fisioterapêuticas para remoção de secreções das vias aéreas em recém nascidos: relato de casos. Pediatria. São Paulo 2006;28(2):135-40.
43. POSTINAUX G. Fisioterapia respiratória pediátrica: o tratamento guiado por ausculta pulmonar. 2ª Ed. Porto Alegre: Artmed; 2004.
44. POSTINAUX G. Kinesitherapie Respiratoire de l’ éfant. Les Techniques de Soins Guidées par L’auscultation Pulmonaire. 2ª Ed. Belguque: De Boeck Université; 2000.
45. BAGLEY C E, GRAY P H, TUDEHOPE D I, FLENADY V, SHEARMAN A D, LAMONT A. Rotine neonatal postextubation chest physiotherapy: a randomized controlled trial. J Paediatr Child Health. 2005;41(11):592-7.
46. JOHNSTON C, ZANETTI N M, COMARU T, RIBEIRO S N S, ANDRADE LB, SANTOS SLL. I Recomendação brasileira de fisioterapia respiratória em unidade de terapia intensiva pediátrica e neonatal. Recomendação elaborada pelo Departamento de Fisioterapia da Associação de Medicina Intensiva Brasileira – AMIB, 2012.
47. POCOCK, Gillian; RICHARDS, Christopher D. Fisiologia Humana: a base da medicina. 2ed. Rio de Janeiro: Guanabara Koogan, 2006.
48. PORTH, Carol Mattson; MATFIN, Glenn. Fisiopatologia. Vol 1. Rio de Janeiro: Guanabara Koogan, 2010.